.
La ecografía al lado de la cama en Emergencias y en Terapia Intensiva
Un paradigma tradicional versus un paradigma sustentado en la ecografía, en la medicina de emergencias y en los cuidados críticos.

(...)
Tradicionalmente, la ecografía era practicada en los servicios de emergencias y cuidados críticos por los radiólogos y/o cardiólogos, los cuales acudían a realizarlas “al llamado”. La mayor limitación de esta práctica es que los especialistas no estaban disponibles las 24 horas del día (...) y que siendo así era imposible utilizar el método repetidamente para evaluar las respuestas a los tratamientos y eventualmente efectuar ajustes terapéuticos.
Actualmente, ha florecido una sub-especialidad que se ubica dentro de la radiología y de la emergencia y los cuidados críticos. A esta se la puede llamar “ecografía en la emergencia y los cuidados críticos” (EECC). En contraposición al método tradicional “al llamado”, un médico entrenado en ecografía en las emergencias y los cuidados críticos es capaz de realizar e interpretar los estudios ecográficos durante las 24 horas del día, repetir los estudios las veces que considere necesarias y además añade la posibilidad real de realizar varios tipos de procedimientos intervencionistas eco-asistidos. Todas las ecografías se realizan al lado de la cama del enfermo, obviando la necesidad de trasladar al paciente a otras áreas. En este paradigma, el radiólogo o cardiólogo solo son llamados ocasionalmente en algunas circunstancias, en especial cuando el diagnóstico es dudoso o bien se necesita su asistencia para realizar algún procedimiento intervencionista.
"Diagnósticos más rápidos y certeros, tratamientos más rápidos y oportunos, mejoría en la tasa de éxito en los procedimientos intervencionistas"
Experiencias diarias y un grueso de literatura cada vez más creciente avalan el uso de la EECC. Diagnósticos más rápidos y certeros (y por ende tratamientos más rápidos y oportunos), una concreta mejoría en la tasa de éxito en los procedimientos intervencionistas cotidianos con menor tasa de complicaciones, la ausencia de necesidad de métodos diagnósticos más caros y sofisticados y la global reducción de costos son algunos de los beneficios probados del uso de la EECC. La satisfacción de los pacientes también mejora al utilizar la ecografía y hay literatura existente que también lo demuestra. La satisfacción de los profesionales tratantes sin dudas que también es mejor al utilizar la ecografía.
Siendo así, es intuitivamente ilógico que un método bedside, no invasivo, indolente, que no emite radiaciones ionizantes y que ofrece una extensa gama de capacidades diagnósticas y una guía intervencionista segura no sea utilizado al primer contacto con los pacientes en las emergencias y los cuidados críticos.
"La ecografía es un método complementario que no intenta reemplazar al juicio clínico"
Las barreras para el uso de la ecografía pueden ser varias, entre otras, escasos recursos financieros para solventar la compra y el mantenimiento de un ecógrafo, políticas locales que no contemplan el uso de la ecografía por no especialistas, desinformación respecto a lo útil del método, poca oferta de capacitación en ecografía, y por último, no menos importante, el dogma que la ecografía es un método meramente operador dependiente. Respecto a este último punto, es interesante destacar que analizar una radiografía de tórax, leer un electrocardiograma, interpretar un hallazgo clínico, dilucidar un análisis de laboratorio son actividades operador dependientes y sin embargo no han dejado de usarse por tal motivo. La ecografía es un método complementario que no intenta reemplazar al juicio clínico, por el contrario, el objetivo de su uso se centra en añadir una valiosa información que colabore para corroborar, descartar o incluso cambiar una determinada hipótesis clínica.
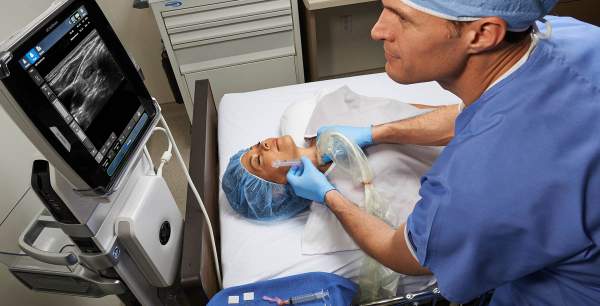
Los médicos (...) debemos convencernos acerca de los beneficios del uso de la ecografía para nuestros pacientes y así aplicar este método cotidianamente. Este es el primer paso necesario para buscar un entrenamiento apropiado como también un requisito para reclamar a las autoridades acerca de la necesidad de contar con un ecógrafo portátil y de uso dedicado en las áreas de emergencias y cuidados críticos.
Aunque los beneficios diagnósticos y de guía intervencionista de la ecografía son evidentes, debe destacarse que los profesionales a cargo necesitan entrenarse apropiadamente para poder realizar ecografías proficientemente. Afortunadamente, se han desarrollado currículos respecto al entrenamiento en EECC, lo mismo que existe una extensa literatura y cursos de entrenamiento que se pueden encontrar en cualquier lado.
En conclusión, es razonable cambiar hacia un paradigma de manejo sustentado en la EECC, si aún no se lo ha implementado. Los beneficios están claramente demostrados, para los pacientes como también para los profesiones a cargo. Sin embargo, cambiar algunos hábitos arraigados no es una tarea fácil, especialmente cuando es necesario aprender un método que en principio no pertenece al ámbito de trabajo habitual.
Como las crisis son oportunidades de cambio y después de una crisis siempre llega algo mejor, será necesario implementar una suerte de crisis mental, considerar al método como propio y aprender. La EECC emergerá de esta crisis como una herramienta fundamental de trabajo para los profesionales del cuidado de las emergencias y los cuidados críticos.
Dr. Pablo Blanco
Médico intensivista
Hospital Dr. Emilio Ferreyra
Necochea, Argentina
Médico intensivista
Hospital Dr. Emilio Ferreyra
Necochea, Argentina
Referencias
- Manno E, Navarra M, Faccio L, et al. Deep impact of ultrasound in the intensive care unit: the “ICU-sound” protocol. Anesthesiology 2012;117:801–9.
- Peabody CR, Mandavia D. Deep needle procedures: improving safety with ultrasound visualization. J Patient Saf 2014 Aug 12.
- [Epub ahead of print]. Henwood PC, Mackenzie DC, Rempell JS, et al.
- A practical guide to self-sustaining point-of-care ultrasound education programs in resource-limited settings. Ann Emerg Med 2014;64:277–85.
- Howard ZD, Noble VE, Marill KA, et al. Bedside ultrasound maximizes patient satisfaction. J Emerg Med 2014;46:46–53.
- Shiloh AL, Eisen LA, Savel RH. Goal-directed ultrasonography in the intensive care unit: no more excuses!. Crit Care Med 2011;39:879–80.
Fuente: The Journal of Emergency Medicine, Vol. -, No. -, pp. 1–2, 2015 http://d x.doi.org/ 10.1016/ j.jemerme d.2015.02.0 45
Publicado con autorización
Publicado con autorización
Tomado de: http://www.intramed.net/contenidover.asp?contenidoID=87054


No hay comentarios.:
Publicar un comentario